- Digestiva, cuando el tóxico es ingerido.
- Cutánea, el tóxico entra en contacto con la piel.
- Respiratoria, en este caso el tóxico es inhalado.
- Ocular, el tóxico entra en contacto con los ojos.
Las intoxicaciones se pueden clasificar según el tiempo en que se está expuesto al tóxico en:
- Agudas, producidas por una cantidad elevada de la sustancia tóxica en poco tiempo
- Crónicas, producidas por pequeñas cantidades del contaminante día a día en un período prolongado de tiempo.
Las intoxicaciones domésticas accidentales son frecuentes en los niños aunque también se producen en adultos y suelen ser debidos a:
- Productos de limpieza como detergentes, suavizantes, limpiadores de todo tipo, etc. Muy peligrosos son la lejía, el salfumán y el amoníaco.
- Medicamentos, sobre todo, aspirina, paracetamol, ibuprofeno, tranquilizantes, etc.
- Productos de cosmética como desodorantes, lacas, cremas, pasta de dientes, etc.
- Pinturas, disolventes (aguarrás), barnices, etc.
- Insecticidas, raticidas y ambientadores.

Que podemos hacer ante una intoxicación?
- En general si la persona intoxicada vomita o está inconsciente se debe acostar de lado, aquí os dejo enlace a un post sobre la posición lateral de seguridad.
- Llamar a urgencias o al teléfono de información toxicológica del Instituto Nacional de Toxicología : 91 562 04 20. Disponible las 24 horas del día, los 7 días de la semana. Ellos le indicarán lo que puede hacer y lo que NO DEBE hacer. Cuando llame es importante tener a mano el envase del producto tóxico.

Si el tóxico se ha ingerido, es decir, se ha tragado, se debe:
- Eliminar todos los restos de la sustancia de la boca.
- NO PROVOCAR EL VOMITO, ya que puede ser peligroso, sobre todo si la víctima está inconsciente, somnolienta, presenta convulsiones o ha tomado lejía o salfumán.
- Si la persona está consciente y no tiene convulsiones dar un vaso de agua para diluir el tóxico.
- A continuación, dar un vaso de leche.
Si el tóxico ha estado en contacto con la piel:
- Póngase unos guantes y retire la ropa y el calzado contaminados.
- Lave la zona afectada con agua abundante durante 10 o 15 minutos.
- No frote la zona.
- Lave el pelo de la víctima si es necesario.
- Ventile bien la habitación.
Si el tóxico se ha inhalado, es decir, ha entrado por vía respiratoria:
- Llevar a la víctima rápidamente al aire libre para que respire aire puro.
- Evitar los gases tóxicos.
Si el tóxico entra en contacto con los ojos:
- Lavar con agua tibia o suero fisiológico abundante durante 10 min por lo menos.
Si la víctima presenta convulsiones, alteraciones de la consciencia, somnolencia, alteraciones respiratorias, etc. avise a los servicios de urgencias o acuda a un centro sanitario.
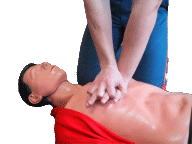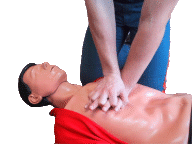
Si la persona intoxicada deja de respirar, pida ayuda inmediatamente, avise a los servicios de urgencias del 112, y comience las maniobras de reanimación cardiopulmonar,aquí enlace a la técnica de respiración boca a boca y masaje cardíaco, hasta que lleguen los sanitarios.
Ante todo hay que tener en cuenta la importancia de prevenir y evitar las intoxicaciones:
- A nivel doméstico, sobre todo si hay niños, manteniendo los productos de limpieza y los medicamentos fuera de su alcance, en sus envases originales y evitando guardarlos junto a los alimentos.

- A nivel laboral, conociendo las fichas técnicas de seguridad de todos los productos químicos utilizados. Guardando las sustancias tóxicas en sus envases originales, sin cambiarlos y manteniendo las correspondientes etiquetas de peligro. Respetando las normas de seguridad y utilizando las medidas de protección individual adecuadas.
![pag38[1]](https://ameliecalot.es/wp-content/uploads/2017/11/pag381.jpg?w=825)